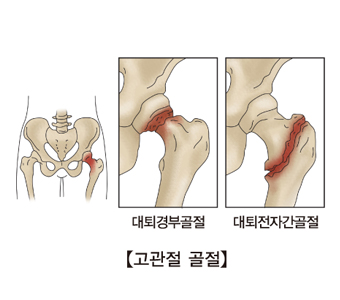
대퇴골절 유형에 따른 증상과 원인
대퇴골절은 다양한 유형이 있으며, 각 유형에 따라 발생하는 원인과 증상이 다를 수 있습니다. 아래에서는 각 대퇴골절 유형에 따른 주요 원인과 증상을 설명하겠습니다.경부 대퇴골절 (Femoral Neck Fracture):원인:주로 골다공증으로 인한 뼈의 약화가 가장 흔한 원인 중 하나입니다.낙상이나 외상도 경부 대퇴골절을 유발할 수 있습니다.증상:갑작스러운 통증이 발생하며, 특히 허벅다리와 고관절 부위에서 느껴집니다.다리의 단축 및 외전(외측 회전)이 나타날 수 있습니다.걷기에 어려움이 생깁니다.경추 대퇴골절 (Intertrochanteric Fracture):원인:낙상이나 외상이 흔한 원인입니다.골다공증으로 인한 뼈의 약화도 발생 가능합니다.증상:대퇴골 부위에서 통증이 발생하며, 종종 허벅다리로 방사될 수 있습니다.다리의 단축, 외전, 내전(내측 회전) 등이 나타날 수 있습니다.보행에 어려움이 생깁니다.경두 대퇴골절 (Subtrochanteric Fracture):원인:골다공증이나 골조직의 기타 이상으로 인해 뼈의 약화가 발생할 수 있습니다.외상이나 과도한 물리적 스트레스도 원인이 될 수 있습니다.증상:허벅다리 상부에서 갑작스러운 통증이 나타납니다.걷거나 움직일 때 통증이 더 심해집니다.종종 부종과 혈종이 발생할 수 있습니다.
대퇴골절시 진단방법 및 치료
대퇴골절(hip fracture)은 대퇴골(허벅지뼈)의 부분적 또는 완전한 골절을 의미합니다. 주요 진단 방법은 다음과 같습니다.
진단적 방사선검사(X-rays): 대부분의 대퇴골절은 X-ray를 통해 확인할 수 있습니다. X-ray는 골의 구조적인 변화나 골절 부위를 정확하게 보여주므로 대퇴골절의 진단에 가장 일반적으로 사용됩니다.컴퓨터 단층 촬영(CT 스캔): 복잡한 대퇴골절이나 불분명한 경우, CT 스캔이 추가적인 정보를 제공할 수 있습니다. CT 스캔은 더 자세한 구조적인 이미지를 제공하여 진단을 보완하는 데 도움이 됩니다.자기 공명 영상(MRI): 특히 골의 연조직이나 관절 주변의 손상을 평가하기 위해 사용될 수 있습니다. MRI는 X-ray나 CT보다 더 상세한 부드러운 조직의 영상을 제공합니다.체계적인 신체검사: 의료 전문가는 환자의 증상 및 증상의 정확한 원인을 파악하기 위해 체계적인 신체검사를 수행합니다. 특히 대퇴골절의 경우 다리의 단단함, 통증, 부종 등의 증상을 확인합니다.대퇴골절의 치료 방법은 일반적으로 수술과 비수술적 치료로 나뉩니다. 어떤 치료 방법이 선택되는지는 대퇴골의 부위, 골절의 정도, 환자의 건강 상태 등에 따라 다를 수 있습니다.수술적 치료:대퇴골두 내 고정(Internal fixation): 특히 대퇴골두 부위의 골절인 경우, 금속합금으로 만들어진 나사, 핀, 봉 등을 사용하여 골절 부위를 안정화시킵니다.인공 대퇴골두 관절 보강(hip arthroplasty): 대퇴골두 부위의 심한 골절이나 관절 손상이 있는 경우, 대퇴골두를 교체하는 수술이 수행될 수 있습니다. 이는 대퇴골두 인공 관절을 이용한 전치환술(total hip replacement)이나 부분 대체술(partial hip replacement)로 이루어집니다.비수술적 치료:약물 치료: 통증 및 염증을 관리하기 위해 통증 완화 및 소염제가 사용될 수 있습니다.물리 치료: 수술 후나 수술이 불가능한 경우, 물리치료는 근육 강화, 관절 가동성 향상, 균형 향상 등을 목표로 합니다.보조기구 사용: 보조기구(보행보조기, 지팡이 등)를 사용하여 환자의 안정성을 유지하고 보행을 도움으로써 부상된 다리에 가해지는 압력을 줄일 수 있습니다.
골절치료후 재활과 생활수칙
대퇴골절 수술 또는 비수술적 치료 후에는 적절한 재활 및 일상생활 수칙이 중요합니다. 아래는 대퇴골절 치료 후의 재활방법과 일상생활 수칙에 대한 일반적인 가이드라인입니다:재활방법:물리치료:물리치료는 근육 강화, 관절 가동성 향상, 균형 및 보행 향상을 위해 중요합니다.전문가의 지도하에 안전하게 운동 및 근력 강화 프로그램을 수행해야 합니다.보행 훈련:보행 훈련은 서서히 시작되며 보조기구(보행보조기, 지팡이)를 사용하여 안정적인 보행을 연습합니다.단계적으로 보조기구 사용을 줄이고 자체 보행 능력을 향상시키도록 노력해야 합니다.균형 향상:균형 향상을 위한 운동 및 활동을 포함하여 일상생활에서의 안정성을 향상시킵니다.범위 움직임 향상:수술 부위 주변의 관절 범위를 유지하고 향상시키기 위한 도핑운동이나 스트레칭이 중요합니다.일상생활 수칙:안전한 환경 조성:거치물체나 카펫과 같은 지형이 불규칙한 장소에서 조심해야 합니다.집 안에서는 날카로운 가구나 물건을 피하고 안전매트를 사용할 수 있습니다.보조기구 사용:의사 또는 물리치료사의 권장에 따라 보조기구를 적절히 사용합니다.일상생활 활동 수정:의자와 침대에서 일어날 때는 서서히 일어나고, 넘어지지 않도록 주의해야 합니다.적절한 식이 및 영양:충분한 칼슘과 비타민 D를 섭취하여 뼈의 건강을 유지합니다.
비타민 D는 주로 햇볕에서 합성되지만, 몇 가지 음식에서도 소량씩 섭취할 수 있습니다. 여기에는 주로 비타민 D가 풍부한 음식이 포함되어 있습니다:고기:연어참치마리네이드된(오일에 절인) 소고기양념된 소고기 제품어패류:연어멸치고등어전복계란:계란 노른자에는 비타민 D가 풍부하게 포함되어 있습니다.버섯:특히 햇볕에 노출된 후의 버섯은 비타민 D를 포함하게 됩니다.포도주와 치즈:일부 포도주와 치즈에는 비타민 D가 함유되어 있을 수 있습니다. 그러나 이러한 음식에서 얻을 수 있는 양은 상대적으로 적습니다.식물성 기원의 식품:일부 식물성 기원의 식품은 비타민 D2를 제공할 수 있습니다. 하지만 비타민 D3와 비교하면 흡수율이 낮을 수 있습니다.